許多憂鬱症患者的家屬常常有一個疑問:心情不好就是得了憂鬱症嗎?每個人遇到不順利的事情,不都是會心情不好嗎?心情不好的時候,大部分人都會吃不好、睡不好,不是嗎?是不是心情不好去看醫生,醫生就會說我是憂鬱症呢?楊紹民院長以他31年精神醫學與全相醫學的專業,配合最新的兩本精神醫學教科書當中科學研究的結果,跟大家簡單分享。就是 2024年 4月出版的第11版 Kaplan and Sadock’s Comprehensive Textbook of Psychiatry,以及 2022年 4月出版的第12版 Kaplan & Sadock’s Synopsis of Psychiatry 來解決大家心中的困惑:
先來看看,憂鬱症患者身體有哪些研究發現?
一、憂鬱症神經生物學方面的研究發現:
神經傳導物質失衡:
- 單胺失衡:包括腦中正腎上腺素、血清素和多巴胺等單胺類神經傳導物質的濃度異常。
- 膽鹼能–正腎上腺素失衡:膽鹼能神經元與正腎上腺素能神經元之間失衡。
- 神經傳導物質的受體或第二信使系統失衡:在病患研究有看到異常證據。
腦部功能異常,以下腦區的功能調節失衡:
- 杏仁核:負責處理情緒相關的新刺激,並協調皮質的反應。
- 海馬迴:與學習和記憶有關,並透過抑制下視丘-腦垂體-腎上腺 (HPA) 軸的活動來調節壓力反應。 在憂鬱症患者中,海馬迴體積縮小,這可能是由於壓力導致糖皮質激素濃度升高,對海馬迴神經元造成損害。
- 前額葉皮質 (PFC):負責目標導向行為、抑制、獎賞和懲罰的處理。
- 前扣帶迴皮質 (ACC):參與注意力、動機和環境探索,並整合注意力和情緒輸入。
神經可塑性異常:
- 神經生成推論:有科學家認為憂鬱症是由於慢性壓力會增加糖皮質激素濃度,抑制神經生成。
- 神經可塑性推論:其他科學家則懷疑憂鬱症是由於慢性壓力降低腦源性神經營養因子 (BDNF) 的表現,BDNF 的減少會導致神經元萎縮,特別是在海馬迴等區域。
壓力反應系統失調:
下視丘–腦垂體–腎上腺 (HPA) 軸過度活躍,導致皮質醇濃度升高。由多種因素造成的,包括血清素活性降低、正腎上腺素、乙醯膽鹼或促腎上腺皮質激素釋放激素 (CRH) 驅動增加,或海馬迴的負回饋抑制減少。
晝夜節律失調:
憂鬱症與晝夜節律的失調有關,包括深度睡眠減少、夜間清醒增加、快速動眼期 (REM) 睡眠增加和核心體溫升高。 這些又會與生長激素分泌減少相關。
免疫系統異常:
憂鬱症患者有多種免疫系統異常的現象。例如對促細胞分裂劑的反應中,淋巴細胞增殖減少,以及其他細胞免疫受損。 這些淋巴細胞會產生神經調節物質,如促腎上腺皮質激素釋放因子 (CRF) 和細胞激素(稱為介白素的胜肽)。
遺傳證據:
- 遺傳研究:家族、寄養和雙胞胎研究表明,憂鬱症具有接近50%的遺傳性。
- 全基因組關聯研究 (GWAS): 並未發現顯著的關聯,原因有待進一步研究。
- 候選基因研究:關注血清素 (HTR1A)、血清素轉運蛋白 (5HTTP/SLC6A4) 或多巴胺受體 (DRD4) 和轉運蛋白 (SLC6A3) 編碼相關基因,在憂鬱症機制中發揮作用。
憂鬱症牽涉到患者體內神經傳導物質、腦部結構和功能、壓力反應系統、晝夜節律、免疫系統和遺傳的交互作用。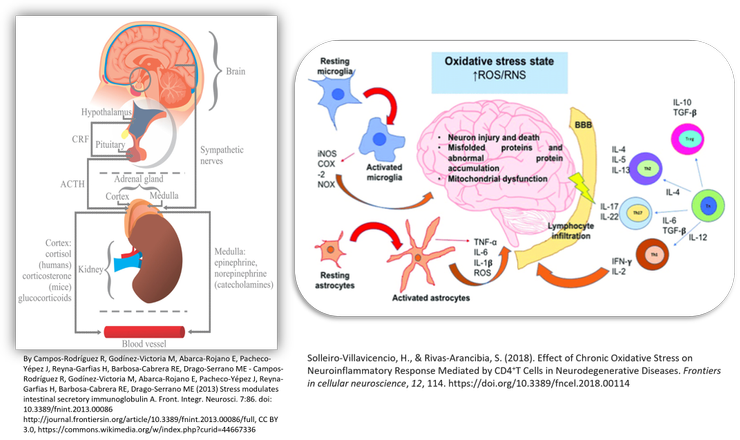
二、憂鬱症患者某些腦區體積有變異
根據腦部影像學研究,憂鬱症患者的以下腦區體積顯著減少:
- 海馬迴 (Hippocampus):是與學習和記憶密切相關的腦區,也參與調節壓力反應。許多研究顯示,憂鬱症患者的海馬迴體積縮小,這可能與壓力導致的糖皮質激素濃度升高,對海馬迴神經元造成損傷有關。
- 前額葉皮質 (PFC):負責許多高階認知功能,包括目標導向行為、決策、抑制控制和情緒調節。一些研究發現,憂鬱症患者的前額葉皮質,特別是背外側前額葉皮質 (DLPFC) 的體積會減少。可能造成憂鬱症患者的認知缺陷,如注意力不集中、決策困難和執行功能受損有關。
- 扣帶迴皮質 (Cingulate gyrus):參與情緒處理、疼痛感知和自我調節。研究顯示,憂鬱症患者的前扣帶迴皮質 (ACC) 的體積會減少。ACC 的功能異常可能與憂鬱症患者的情緒調節困難,如無法抑制負面情緒和經歷快感缺乏有關。
- 小腦 (Cerebellum):雖然傳統上認為小腦主要參與運動控制,但越來越多的證據顯示,小腦也參與認知和情緒處理。一些研究顯示,憂鬱症患者的小腦體積會減少,可能與憂鬱症患者的認知缺陷和情緒調節困難有關。
上述腦區的體積減少與體積減少的程度因人而異,與憂鬱症之間的因果關係還不清楚。
大部分憂鬱症患者,在成長歷程中各有來源、強度不同的「壓力損傷」;近代研究發現,不同患者之間「身體、心理、社會、精神」四大領域中的「健康儲備量」多寡也各有不同。憂鬱症可以說是「健康儲備量」不足或是「壓力損傷」過多,造成一個人大腦的內穩態(Homeostasis)失衡的結果喔!
憂鬱心情與憂鬱症怎麼分:
透過上述的病理研究,我們知道憂鬱症患者會有實質性的身體病變。只是因為這些先進科技的檢查通常很昂貴,所以國際上還是會從沿用持續更新的行為觀察分類系統,來進行疾病診斷。

憂鬱症可能是「壓力損傷」過多,或是「健康儲備量」耗盡,或是兩者交叉影響的綜合結果。
當一個人的「生理」、「心理」、「社會」、「精神」各健康資源充足的情況下,遇到的壓力「健康儲備」能承受,就能在不造成過度痛苦、不過度影響生活、工作、學業、人際關係就漸漸好轉;但是,如果壓力讓「健康儲備量」耗光,大腦會出現「發炎」、「過氧化」、「神經傳導物質失衡」、「神經可塑性下降」、「壓力反應系統失衡」、「晝夜節律失衡」、「免疫系統失衡」這些問題,就會符合診斷準則而推斷是憂鬱症發作。但是醫師必須排除甲狀腺機能低下、腎上腺疲勞、某些藥物或其他疾病引起的誤診;但是,每個疾病有其它的附帶症狀、發病過程,精神科專科醫師接受訓練,能透過診斷性會談、生理與心理功能檢查,必要時配合心理測驗、神經心理測驗等不同工具,來進行確定診斷了!
—更多文章,歡迎閱讀 Sameul Yang發佈於千面醫師Ajita的沙龍 https://vocus.cc/article/66f3bff8fd89780001ef68b0
-1.png)
